или напишите нам прямо сейчас:
⚠️ Пожалуйста, пишите в MAX или заполните форму выше.
В России Telegram и WhatsApp блокируют - сообщения могут не дойти.
Содержание
или напишите нам прямо сейчас:
⚠️ Пожалуйста, пишите в MAX или заполните форму выше.
В России Telegram и WhatsApp блокируют - сообщения могут не дойти.
- ВВЕДЕНИЕ
- 1 ЭКОНОМИЧЕСКАЯ СУЩНОСТЬ И ОСОБЕННОСТИ БЮДЖЕТНЫХ ОРГАНИЗАЦИЙ В СФЕРЕ ЗДРАВООХРАНЕНИЯ
- 1.1 Организация финансирования бюджетных организаций в сфере здравоохранении
- 1.2 Бюджетно-страховая модель планирования и финансирования расходов на оказание медицинских услуг
- 2 АНАЛИЗ СИСТЕМЫ ФИНАНСИРОВАНИЯ ГБУ АО «АРХАНГЕЛЬСКИЙ КЛИНИЧЕСКИЙ ОНКОЛОГИЧЕСКИЙ ДИСПАНСЕР»
- 2.1 Краткая характеристика ГБУ АО «Архангельский клинический онкологический диспансер»
- 2.2 Финансирование ГБУ АО «Архангельский клинический онкологичексий диспансер» за счет приносящей доход деятельности
- 3 ОСНОВНЫЕ НАПРАВЛЕНИЯ РЕФОРМИРОВАНИЯ СИСТЕМЫ ФИНАНСИРОВАНИЯ ЗДРАВООХРАНЕНИЯ
- 3.1 Современные проблемы финансирования бюджетных организаций сферы здравоохранения в Российской Федерации
- 3.2 Рекомендации по совершенствованию финансирования ГБУ АО «Архангельский клинический онкологичексий диспансер»
- ЗАКЛЮЧЕНИЕ
ВВЕДЕНИЕ
Здравоохранение — важнейшая отрасль социальной сферы, максимально приближенная к людям. Именно на нем лежит основная ответственность за сохранение жизни и здоровья граждан, профилактику и снижение заболеваемости населения. Охрана здоровья представляет собой особую сферу социальной политики государства по обеспечению граждан медицинской помощью и профилактике заболеваний. Эффективность проводимых в этом направлении мероприятий становится существенным фактором, стабилизирующим социально-политическую обстановку в обществе и обеспечивающим национальную безопасность. В целях устойчивого социально-экономического развития в 2007 — 2008 гг. руководство Российской Федерации определило, что одним из важнейших приоритетов государственной политики на среднесрочную перспективу должно стать сохранение и укрепление здоровья населения на основе формирования здорового образа жизни и повышения доступности и качества медицинской помощи. Это решение было закреплено в Концепции долгосрочного социально-экономического развития Российской Федерации на период до 2020 г., утвержденной Распоряжением Правительства РФ от 17.11.2008 № 1662-р [14]. В Концепции развития — 2020 сформулированы цели государственной демографической политики — снижение темпов естественной убыли населения, стабилизация численности населения и создание условий для ее роста, а также повышение качества жизни и увеличение ожидаемой продолжительности жизни на основе модернизации здравоохранения. Поставлены задачи превращения России в глобального лидера мировой экономики и выхода на уровень развитых стран по показателям социального благосостояния.
За последние годы в стране сложилась крайне неблагоприятная обстановка в сфере здравоохранения. Снизились качество и доступность медицинской помощи населению. Медико-демографическая ситуация характеризуется ростом смертности, падением рождаемости, отрицательным естественным приростом населения. Актуальной проблемой стали социально обусловленные болезни. Недостаточное финансирование здравоохранения совмещается с низкой эффективностью использования ресурсов и несбалансированностью структуры медицинской помощи. Программа государственных гарантий оказания гражданам бесплатной медицинской помощи во многом носит декларативный характер, так как не обеспечена в полном объеме финансовыми средствами. Дефицит средств по ней составляет 30-40% от потребности. В результате больные платят даже зато, что по закону должны получить бесплатно. Причем в наиболее тяжелом положении оказываются наименее обеспеченные граждане. Отсутствует конкретизация государственных гарантий медицинской помощи по видам, объемам, порядку и условиям ее оказания, что приводит к росту объемов «теневых» медицинских услуг, служебным злоупотреблениям и социальной напряженности, т.к. при сегодняшнем уровне достатка платные медицинские услуги являются недоступными для большинства населения страны. Не решена проблема равнодоступности медицинской помощи для жителей различных территорий страны, а также сельского и городского населения. Расходы бюджетов и средств обязательного медицинского страхования (ОМС) отдельных регионов и муниципальных образований на одного жителя различаются в десятки раз, что нарушает принципы социальной справедливости.
Требует совершенствования система ОМС, имеющая ряд серьезных системных недостатков, включая несбалансированность программ ОМС по видам и объемам медицинской помощи с размерами финансирования, невыполнение субъектами РФ своих обязательств по уплате страховых взносов на неработающее население в полном объеме, отсутствие механизмов реализации этих обязательств, низкую управляемость системы ОМС.
Вызывает тревогу состояние материально-технической базы лечебно-профилактических учреждений. Средний износ зданий медицинских учреждений составляет свыше 60%. Многие из них требуют капитального ремонта и реконструкции. Износ оборудования составляет более 80%.
Комплекс проблем национальной системы здравоохранения, включая низкую социально-экономическую эффективность ее деятельности, становится главной движущей силой ее реформирования.
Многообразие возникающих проблем финансирования здравоохранения в России, неоднозначность их практического решения, дискуссионность теоретических аспектов, необходимость обобщения зарубежного и отечественного опыта требуют более глубокого их изучения, а также выработки практических рекомендаций, что делает тему данного исследования актуальной.
Целью работы является исследование организации финансирования учреждений сферы здравоохранения.
Для достижения указанной цели были поставлены и решены следующие задачи:
— изучение здравоохранения как отрасль непроизводственной сферы: сущность, модели развития;
— раскрытие состава и структуры расходов бюджетов на здравоохранение по звеньям бюджетной системы и видам бюджетов;
— анализ бюджетно-страховой модели планирования и финансирования расходов на оказание медицинских услуг;
— характеристика деятельности ГБУ АО «Архангельский клинический онкологический диспансер»;
— изучение бюджетного финансирования ГБУ АО «Архангельский клинический онкологичексий диспансер», а также финансирование за счет внебюджетных источников;
— определение современных проблем финансирования бюджетных организаций сферы здравоохранения в Российской Федерации;
— предложение направлений совершенствования финансирования бюджетных организаций сферы здравоохранения в Российской Федерации;
— разработка рекомендаций по совершенствованию финансирования ГБУ АО «Архангельский клинический онкологичексий диспансер».
Объектом исследования в работе выступает государственное бюджетное учреждение Архангельской области «Архангельский клинический онкологичексий диспансер».
Предметом исследования в работе являются финансовые отношения, связанные с изучением финансов бюджетного учреждения сферы здравоохранения.
Временной период исследования – это деятельность ГБУ АО «Архангельский клинический онкологичексий диспансер» за 2014 – 2016 гг.
Для написания работы были использованы следующие методы: метод логического анализа; метод статистического анализа; метод графического анализа.
Практическая значимость работы заключается в том, что материалы исследования могут быть использованы в финансовой деятельности ГБУ АО «Архангельский клинический онкологичексий диспансер».
В главе 1 показаны экономическая сущность и основы деятельности бюджетных учреждений сферы здравоохранения, а также источники финансирования учреждений здравоохранения.
В главе 2 проведен анализ особенностей финансирования бюджетного учреждения сферы здравоохранения (на примере ГБУ АО «Архангельский клинический онкологичексий диспансер»).
В главе 3 указаны основные направления совершенствования финансирования и деятельности бюджетного учреждения сферы здравоохранения.
Работа представлена на 105 страницах, включает в себя: введение, 3 главы, заключение и список литературы, состоящий из 33 источников. Для наглядности изложения материала в работе представлено 20 таблиц, 16 рисунков и приложений.
1 ЭКОНОМИЧЕСКАЯ СУЩНОСТЬ И ОСОБЕННОСТИ БЮДЖЕТНЫХ ОРГАНИЗАЦИЙ В СФЕРЕ ЗДРАВООХРАНЕНИЯ
1.1 Организация финансирования бюджетных организаций в сфере здравоохранении
Система здравоохранения становится органическим элементом обобществленного экономического пространства. Одновременно здравоохранение становится отраслью, которая потребляет огромное количество материальных и трудовых ресурсов. Причем объемы потребления этих ресурсов увеличиваются достаточно высокими темпами.
В обществе, с одной стороны, значительно возрастают объемы оказываемых населению медико-профилактических услуг, с другой, — усиливается роль и значение системы здравоохранения как крупной отрасли экономического пространства, имеющей множественные связи и отношения в общей производственно-социальной структуре государства.
Сегодня более 30 отраслей общественного хозяйства прямо или косвенно связаны со сферой здравоохранения. Это, к примеру, медицинская промышленность, капитальное строительство, фармацевтическая промышленность, приборостроение, специальные отрасли текстильной, пищевой промышленности, машиностроение, транспорт и др.
Здравоохранение влияет на развитие экономики народного хозяйства через сохранение здоровья населения (снижение смертности, особенно в трудоспособном возрасте, младенческой и повозрастной смертности детей, заболеваемости и инвалидности, увеличение средней продолжительности жизни).
Целесообразно выделять три основных организационно-экономических варианта формирования национальных систем охраны здоровья: частное здравоохранение (система, основанная на добровольном (частном) медицинском страховании или непосредственной оплате медицинской помощи), государственная (бюджетная) модель и модель здравоохранения, основанная на социальном (обязательном) медицинском страховании. Следует заметить, что различия в подходах к финансированию отрасли являются основным, но не достаточным критерием типологизации мировых систем здравоохранения.
Первая модель – платная медицина, основанная на рыночных принципах с использованием частного медицинского страхования.
Для нее характерно предоставление медицинской помощи преимущественно на платной основе, за счет самого потребителя медицинских услуг, отсутствие единой системы государственного медицинского страхования. Главным инструментом удовлетворения потребностей в медицинских услугах является рынок медицинских услуг. Ту часть потребностей, которая не удовлетворяется рынком (малообеспеченные слои населения, пенсионеры, безработные) берет на себя государство путем разработки и финансирования общественных программ медицинской помощи. Таким образом, масштабы государственного сектора малы. Наиболее ярко данная модель представлена здравоохранением США, где основа организации здравоохранения – частный рынок медицинских услуг, дополняемый государственными программами медицинского обслуживания бедных «Medicade» и пенсионеров «Medicare». Такую модель обычно называют платной, рыночной, американской, иногда — системой частного страхования
Вторая модель – государственная медицина с бюджетной системой финансирования, характеризуется значительной (исключительной) ролью государства. Все медицинские услуги оказываются государственным сектором, финансирование которого осуществляется главным образом из госбюджета, за счет налогов с предприятий и населения. Население страны получает медицинскую помощь бесплатно (за исключением небольшого набора медицинских услуг). Таким образом, государство является главным покупателем и поставщиком медицинской помощи, обеспечивая удовлетворение большей части общественной потребности в услугах здравоохранения. Рынку здесь отведена второстепенная роль, как правило, под контролем государства. Государство является главным гарантом защиты доходов медицинских работников от инфляции (минимальная заработная плата, пенсионное обеспечение, отпуска и т.д.).
Функционирование государственно-бюджетной системы здравоохранения имеет ряд положительных сторон, поскольку такая система обеспечивает высокую степень социальной защищенности граждан путем установления гарантий предоставления бесплатной медицинской помощи, проведения строгого государственного контроля за условиями оказания медицинской помощи. Другими преимуществами этой системы является ее высокая эффективность при воздействии на заболеваемость особо опасными инфекционными заболеваниями, а также в условиях чрезвычайных ситуаций.
Государственная система здравоохранения в значительной степени представлена в таких странах, как Великобритания, Италия, Куба, Россия и других.
Третью модель (система здравоохранения, основанная на принципах социального страхования и регулирования рынка с многоканальной системой финансирования) определяют как социально-страховую или систему регулируемого страхования здоровья. Данная модель здравоохранения опирается на принципы смешанной экономики, сочетая в себе рынок медицинских услуг с развитой системой государственного регулирования и социальных гарантий, доступности медицинской помощи для всех слоев населения. Она характеризуется в первую очередь наличием обязательного медицинского страхования всего или почти всего населения страны при определенном участии государства в финансировании страховых фондов. Государство здесь играет роль гаранта в удовлетворении общественно необходимых потребностей всех или большинства граждан в медицинской помощи независимо от уровня доходов, не нарушая рыночных принципов оплаты медицинских услуг. Роль рынка медицинских услуг сводится к удовлетворению потребностей населения сверх гарантированного уровня, обеспечивая свободу выбора и суверенитет потребителей. Многоканальная система финансирования (из прибыли страховых организаций, отчислений от зарплаты, государственного бюджета) создает необходимую гибкость и устойчивость финансовой базы социально-страховой медицины и механизма социальной защиты ее работников.
Такая модель типична для большинства экономически развитых стран. Наиболее ярко она представляется здравоохранением Франции, Нидерландов, Австрии, Бельгии, Голландии, Швейцарии, Канады и Японии.
В третью модель включены признаки и государственной, и рыночной моделей. В зависимости от того, какие параметры преобладают, социально-страховая модель может быть ближе либо к государственной, либо к рыночной. Поэтому масштабы государственного сектора в странах, использующих данную модель, значительно различаются. Например, социально-страховые модели систем здравоохранения стран Скандинавии и Канады имеют много общего с государственной моделью, и в них государственному сектору отводится важная роль.
Описанные ранее модели организации здравоохранения по-разному учитывают специфику медицинской услуги как товара. И этот фактор является не менее важным, чем роль государства, для выделения различных типов организации системы здравоохранения, более того именно он и определяет масштабы государственного сектора в каждой модели.
Различия в механизме функционирования данных моделей предопределяются неявным контрактом.
В случае платной медицины пациент платит за визит к врачу. Это обстоятельство ставит производителя медицинских услуг в двойственное положение — долгое безуспешное лечение ведет к росту его доходов, но одновременно подрывает его репутацию и вызывает снижение доходов в долгосрочной перспективе. Содержание контракта, таким образом, предусматривает «переплату» клиентом за дополнительные услуги; ключевой рутиной, обуславливающей функционирование платной медицины, является расширение практики (в сущности, привлечение новой клиентуры, как больных, так и здоровых людей).
Содержание контракта предполагает сетевые децентрализованные контакты между врачами (клиниками), министерство здравоохранения может повлиять на врачебную корпорацию только косвенно. Существенной является репутация врача не только среди пациентов, но и среди коллег — это сопровождается увеличением доходов и статуса. Особенностью данной системы является взаимодействие между врачебной корпорацией и производителями лекарств и медицинского оборудования — методов прямого воздействия у последних на врачей и клиники практически нет, поэтому здесь постоянно проводятся семинары, конференции, где осуществляется презентация лекарств, оборудования, новых методик лечения. В то же время контроль качества и стоимости лечения осуществляется внутри врачебной корпорации каждым производителем самостоятельно.
В случае страховой медицины производителю услуг оплачивается стоимость лечения болезни, в то время как пациент оплачивает страховку от случая заболеть. Разница между стоимостью лечения и страховкой представляет собой конфликт интересов между клиникой и страховой фирмой; при этом возникает конфликт интересов и внутри врачебной корпорации: одни лечат, другие — эксперты страховых фирм — оценивают правильность лечения (с точки зрения качества и стоимости). Двойственность интересов, присущая положению производителя медицинских услуг в рыночной модели, здесь устраняется, снижаются и переплаты; в связи с чем данная модель рекомендована Всемирной организацией здравоохранения к распространению. В данной модели увеличивается и роль государства, внедряющего стандарты деятельности страховых организаций и клиник (особенно в части, касающейся обязательного медицинского страхования). Механизмы мотивации, внедрения инноваций, высококачественных услуг здесь аналогичны платной медицине.
В бюджетной медицине стоимость услуг приравнивается к какому-либо нормативному показателю (показателям). В отечественном здравоохранении таким показателем — ключевой фактором финансового планирования является койко-место в лечебно-профилактическом учреждении. На основе данных показателей рассчитывается стоимость содержания бюджетной сети здравоохранения, к которой привязывается и количество врачей, и стоимость медикаментов, и другие статьи затрат. При этом нормативные показатели взаимосвязаны: скажем, больницы на № количество коек строятся в расчете на 10000 человек согласно строительным нормам и правилам, поэтому замена одного нормативного показателя (койки) на другой показатель (подушевой норматив) на ситуацию влияет незначительно. С точки зрения менеджмента выстраивается жесткая вертикальная структура: министерство здравоохранения – областные органы здравоохранения.
Платные услуги расширяют возможности оказания тех услуг, которые бюджетные учреждения не могут предоставить за счет налоговых средств, и в этой роли они способны повышать качество медицинской помощи. Платные услуги являются источником дополнительных средств для укрепления материально-технической базы учреждения, они учитываются в составе его бюджета и могут распределяться на выполнение уставных задач учреждения, а также стимулирование деятельности персонала. Но на практике влияние платных услуг на локальную эффективность определяется уровнем тарифов и порядком распределения средств полученных от платных услуг. Если тариф занижен, а персонал не получает адекватного вознаграждения (в большинстве российских регионов фонд оплаты труда планируется на уровне 20-25% и менее от цены платных услуг), то мотивация к оказанию платных услуг снижается. А, следовательно, не происходит реального повышения отдачи от вложенных ресурсов.
Между тем в мировой практике главной формой прямой оплаты медицинских услуг из личных средств являются формальные соплатежи населения (далее – соплатежи), то есть установленная законом оплата части стоимости посещения врача, госпитализации. Основная часть затрат покрывается из государственных средств, а пациент доплачивает определенную сумму. Иными словами, соплатеж – это форма соучастия государства и населения в покрытии расходов на медицинскую помощь. Необходимо отметить высокую медико-экономическая результативность этой системы финансирования.
В последние 10-15 лет во многих странах Восточной Европы отмечается повышенный интерес к соплатежам как форме привлечения дополнительных средств в сферу здравоохранения. Некоторые страны уже ввели соплатежи (Эстония, Венгрия, Польша, Болгария, Кыргызстан и проч.), другие рассматривают такую возможность (Таджикистан, Армения). В России этот вопрос обсуждается в контексте задачи формирования новой системы государственных гарантий медицинской помощи.
Переход от одной модели к другой требует изменения как ключевых факторов, определяющих специфику каждой модели, так и соответствующих методов управления, взаимодействия с пациентами и населением, с общественным мнением, с производителями лекарств и медицинского оборудования [33, c. 79-84].
Главным финансовым показателем, определяющим уровень развития и отношения государства к здоровью населения, является доля расходов на здравоохранение в ВВП. ВОЗ рекомендует ее не ниже 6%. Подавляющее число стран в мире тратят на здоровье людей существенно больше. Исключение составляет РФ — в 2013 году расходы на эту сферу и предоставление соц. услуг составили, по данным Росстата, 3,8% ВВП. Президент В.В. Путин для 2012 года публично назвал цифру 3,7% ВВП, руководитель соцблока в правительстве РФ Ольга Голодец — 3,7-3,8%. Для сравнения: в 2013 году в среднем по странам ОЭСР расходы на медицину составили 9,4% ВВП. В Нидерландах – 11,8%, Франции – 11,6%, Швейцарии – 11,4%, Португалии – 10,2%, в США — 16,9% ВВП.
Проблема низкого финансирования здравоохранения в РФ — проблема застарелая. Динамика расходов государства на здравоохранение в реальном выражении (1991 г. = 100%): 1991 г. — 100%; 2002 г. — 73%; 2008 г. — 110%; 2009 г. — 92%; 2010 г. — 94%.
Между тем недостаточный уровень государственного финансирования приводит к очень серьезным последствиям. Исследования, проводимые в нашем институте, показали, что существует корреляционная зависимость между уровнем финансирования здравоохранения и уровнем младенческой смертности. До какого-то момента эти показатели находятся на одном уровне. Но как только финансирование становится меньше определенного порога, начинается взрывное увеличение детской смертности. И, к сожалению, страны бывшего СССР и Россия попадают как раз в ту зону, где детская смертность на фоне низкого финансирования здравоохранения существенно выше, чем в странах Западной Европы. Это означает, что недофинансирование здравоохранения играет одну из ключевых ролей в состоянии здоровья нации.
Всемирная организация здравоохранения (ВОЗ) сделала интегральный анализ систем здравоохранения. Россия оказалась на 78-м месте по расходам на одного жителя. Однако показатели здоровья населения и интегральный показатель деятельности здравоохранения у России — 127-е и 130-е места соответственно. То есть хуже, чем у тех стран, которые выделяют меньше денег на здравоохранение.
Это говорит о том, что система здравоохранения в России неэффективна не только из-за низкого финансирования. ВОЗ приводит свои собственные оценки оптимальности использования ресурсов здравоохранения в России: оптимально только в 20 случаях, не более. Неоптимально во всем остальном массиве. Куда же уходят деньги и почему они используются неэффективно, хотя их и так явно не хватает?
Рассмотрим такой показатель, как количество врачей на 1 тыс. населения. Когда-то каждый третий врач в мире был советским. Сейчас каждый 3,5 врач в мире — российский. В России много врачей, больше, чем практически во всем мире, мы лидеры по количеству врачей на душу населения.
Еще один рекорд — средние сроки пребывания больного на койке. В России в стационаре лежат долго и бессмысленно. Пациента положили в пятницу, а в субботу и воскресенье к нему никто не подойдет, ему ничего не будут делать. И так далее.
К сведению. Средние сроки пребывания больного на койке (в днях):
— в России — 12,4;
— в Корее — 10,6;
— в Швейцарии — 8,5;
— в Канаде — 7,3;
— в Австрии — 6,1;
— в США — 5,6;
— в Дании — 3,5;
— в Швеции — 4,6.
В Израиле, например, люди лежат в стационаре пять дней после аортокоронарного шунтирования и открытой операции на сердце, т.е. через пять дней пациент уже дома. Никто не держит в больницах пациентов больше трех — пяти дней, даже при тяжелых операциях. Интенсивная помощь в стационаре и серьезный уход на дому — это другая модель организации лечения, другая модель использования ресурсов. Мы же совершаем очень много ненужных движений, и на все это тратятся деньги.
Страховые компании, делающие экспертизу процессов в клинике, выявляют, что 10 — 25% дефектов — это абсолютно неправильное ведение больного. Это перерасход ресурсов, удлинение сроков лечения, несоответствие поставленному диагнозу, госпитализация без медицинских показаний [27, c. 70-74].
Финансирование здравоохранения достигает целей лишь при условии всеобщей доступности медицинской помощи. В Концепции развития — 2020 главной целью модернизации российского здравоохранения определено повышение доступности и эффективности медицинской помощи для населения. Для достижения этой цели предусмотрены модернизация системы обязательного медицинского страхования (ОМС) и развитие системы добровольного медицинского страхования (ДМС) на основе формирования конкурентной модели медицинского страхования с созданием условий для выбора застрахованными лицами страховой и медицинской организаций.
Причем недостающее финансирование российское население доплачивает практически из собственного кармана, если посмотреть общее подушевое финансирование. Россияне просто добавляют частное финансирование к государственному и тем самым каким-то образом слегка балансируют финансовое состояние отрасли.
В соответствии со ст. 82 Закона № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» [6] источниками финансового обеспечения в сфере охраны здоровья являются средства:
— федерального бюджета;
— бюджетов субъектов РФ;
— местных бюджетов;
— ОМС;
— поступившие от физических и юридических лиц (в том числе добровольные пожертвования);
— поступившие от иных не запрещенных законодательством РФ источников.
В систему охраны здоровья граждан входит оказание медицинской помощи и медицинских услуг с соответствующими источниками финансирования (рис. 1).
При этом платным медицинским услугам в Законе № 323-ФЗ отведено особое место. Так, в силу ст. 84 данного Закона платные медицинские услуги могут оказываться в полном объеме стандарта медицинской помощи либо (по просьбе пациента) в виде осуществления отдельных консультаций или медицинских вмешательств, в том числе в объеме, превышающем объем выполняемого стандарта медицинской помощи.
Впервые в Законе № 323-ФЗ четко определены условия оказания платных медицинских услуг гражданам, соблюдение которых позволит разграничить их с бесплатной медицинской помощью, оказываемой в рамках территориальных программ государственных гарантий [22, c. 42-48].
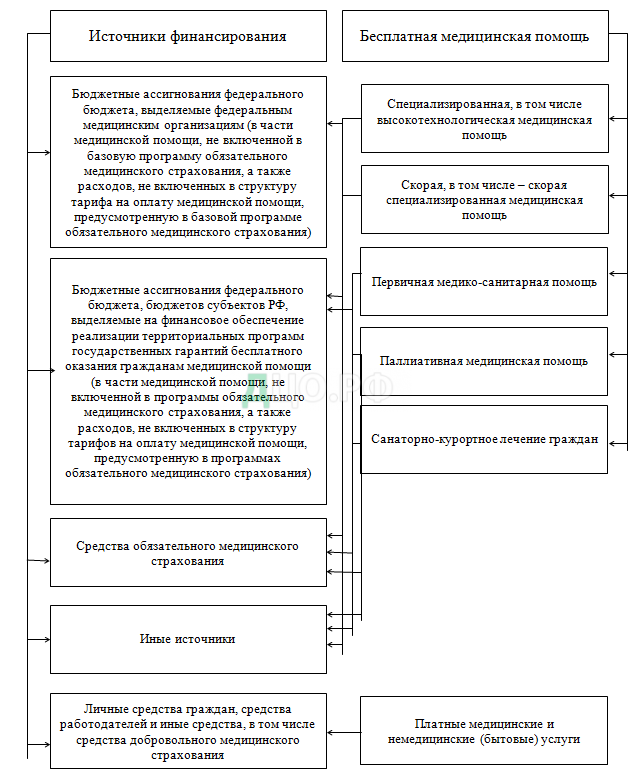
Рисунок 1 — Финансовое обеспечение оказания медицинской помощи и услуг
гражданам РФ
Государство определяет объем и критерии (индикаторы) качества предоставляемых пациентам медицинских услуг, однако их оплата осуществляется за счет страховых взносов на обязательное медицинское страхование — обязательных платежей, уплачиваемых страхователями. Согласно ст. 11 ФЗ «Об обязательном медицинском страховании в Российской Федерации» [5] ими являются организации, индивидуальные предприниматели, физические лица и только в отношении неработающих граждан — органы исполнительной власти субъектов Российской Федерации. Страховые взносы согласно ст. 41 Конституции РФ [1] — один из источников финансирования медицинской помощи, т.е. страховая медицина — как способ финансирования здравоохранения закреплен в Конституции РФ. Из страховых взносов на обязательное медицинское страхование и других поступлений формируется бюджет Федерального фонда обязательного медицинского страхования, который входит в состав бюджетной системы РФ, но не является частью бюджета России или бюджета субъекта РФ (ст. ст. 10, 144 Бюджетного кодекса РФ [3]).
Расходы бюджетов на здравоохранение учитываются по разделу 0900 «Здравоохранение».
В 2015 г. фактические расходы федерального бюджета на здравоохранение составили около 2510 млрд. руб. при необходимом уровне в 3230 млрд.руб. (в ценах 2014 г.). То есть дефицит финансирования составляет примерно 30 % (720 млрд.руб.) Данная нехватка средств обусловлена ростом курса рубля более чем на 50 %, накопленным дефицитом 2014 г., дополнительным оказанием помощи 2 млн руб. новым гражданам (с принятием Крыма в состав России), оставшимся дефицитом расходов на 2015 г. после вычета инфляции в размере 9-11 % из текущих расходов 2015 г., повышением оплаты труда работникам в соответствии с указом Президента.
Суммарные расходы федерального бюджета на 2016 г. утверждены в размере 16 098 млрд руб. (+4,4% к расходам 2015 г.) с дефицитом в 14,7%. Расходы на здравоохранение в рамках государственной программы «Развитие здравоохранения» составляют 354 млрд руб., или 2,2% от общих расходов федерального бюджета. По сравнению с текущим годом расходы на здравоохранение увеличены на 42%. При этом в бюджете на 2015 г. рост расходов в 2016 г. должен был составить всего 9% (и это с учетом того, что в течение 2015 г. расходы федерального бюджета на здравоохранение были дважды пересмотрены в сторону уменьшения и суммарно снизились на 8%) [8], [10].
Согласно утвержденному закону, основной рост федеральных расходов на здравоохранение в 2016 г. заложен за счет финансирования подпрограммы «Совершенствование оказания специализированной, включая высокотехно-логичную, медицинской помощи» (158 млрд руб., что в 2,8 раза превосходит расходы 2015 г.). С одной стороны, выглядит впечатляюще, но, если разобраться в структуре финансирования данной подпрограммы, можно заметить, что 61% всех расходов на стационарную помощь (97 млрд руб.) заложено на оказание ВМП (методов, не включенных в базовую программу ОМС), средства на финансирование которой в федеральный бюджет переводит Федеральный ФОМС. Получается, что реальный рост расходов в рамках данной подпрограммы составляет всего 6,7% по сравнению с 2015 годом (таблица 1).
Еще одним изменением структуры расходов федерального бюджета на здравоохранение в 2016 г. является появление в ГП «Развитие здравоохранения» новой подпрограммы «Организация обязательного медицинского страхования граждан РФ». На ее финансирование заложено 25 млрд. руб., или 7% всех расходов. Учитывая, что в 2015 г. данной статьи не было (включая планируемые ранее расходы на 2016 г.), а также ситуацию с ВМП (расходы на которую не учитывались в бюджете на 2015 г.), реальные расходы на здравоохранение из средств федерального бюджета не выросли, а упали на 7%.
Таблица 1 – Изменение федерального финансирования подпрограмм государственной программы «Развитие здравоохранения» (на 01.01.2016)
| Подпрограмма | Бюджет, млрд. руб. | Соотношение 2016 года к 2015 году | ||
| 2016 год | 2015 год | млрд.руб. | % | |
| Совершенствование оказания специализированной, включая высокотехнологичную, медицинскую помощь | 158,03 | 57,09 | 100,94 | 177 |
| Профилактика заболеваний и формирование здорового образа жизни. Развитие первичной медико-санитарной помощи | 70,61 | 70,17 | 0,44 | 1 |
| Развитие и внедрение инновационных методов диагностики, профилактики и лечения, а также основ персонализированной помощи
| 32,31 | 33,76 | -1,45 | -4 |
| Экспертиза и контрольно-надзорные функции в сфере охраны здоровья | 29,44 | 21,74 | 7,7 | 35 |
| Организация обязательного медицинского страхования граждан РФ | 25,44 | 0 | 25,44 | — |
| Медико-санитарное обеспечение отдельных категорий граждан | 18,02 | 40,93 | -22,91 | -56 |
| Развитие медицинской реабилитации и санаторно-курортного лечения, в т.ч. для детей | 9,85 | 8,86 | 0,99 | 11 |
| Охрана здоровья матери и ребенка | 4,81 | 3,43 | 1,38 | 40 |
| Управление развитием отрасли | 3,08 | 10,55 | -7,47 | -71 |
| Кадровое обеспечение системы здравоохранения | 1,38 | 1,73 | -0,35 | -20 |
| Развитие международных отношений в сфере охраны здоровья | 0,88 | 0,8 | 0,08 | 10 |
| Развитие скорой, в т.ч. скорой специализированной, медицинской помощи, первичной медико-санитарной помощи в неотложной форме и специализированной медицинской помощи в экстренной форме | 0,57 | 0,49 | 0,08 | 16 |
| Итого | 354,42 | 249,55 | 104,87 | 42 |
Что касается бюджета Федерального фонда ОМС, его суммарные расходы в 2016 г. составляют 1688 млрд руб., что всего на 1,5% превышает расходы 2015 г. (по сравнению с планируемым ростом в 6%). Дефицит бюджета Федерального ФОМС заложен на уровне 1,6%. Субвенции территориальным фондам ОМС составляют 1458 млрд руб., или 86% от суммарных расходов фонда. По сравнению с 2015 г. объем субвенций увеличен на 3,2%, их доля в структуре общих расходов также немного выросла (+1%) [9 ], [11].
К концу 2016 года, после внесения многочисленных изменений и дополнений в федеральный бюджет на 2016 год, структура расходов федерального бюджета на финансирование сферы здравоохранения в разрезе подразделов [10] представлена в следующем виде (таблица 2).
Таким образом, по сравнению с первоначальными показателями федерального бюджета на 2016 год к концу 2016 года расходы федерального бюджета на систему здравоохранения возросли на 94,32 млрд. руб. [10]
Таблица 2 – Расходы федерального бюджета Российской Федерации на финансирование сферы здравоохранения по состоянию на 31.12.2016 года
| Наименование подраздела | Сумма, тыс. руб. | Удельный вес, процент |
| Стационарная медицинская помощь | 235 776 100,1 | 52,561 |
| Амбулаторная помощь | 69 473 505,4 | 15,488 |
| Медицинская помощь в дневных стационарах всех типов | 16 004,1 | 0,004 |
| Скорая медицинская помощь | 314 301,6 | 0,070 |
| Санаторно-оздоровительная помощь | 31 316 928,7 | 6,981 |
| Заготовка, переработка, хранение и обеспечение безопасности донорской крови и ее компонентов | 2 887 549,1 | 0,644 |
| Санитарно-эпидемиологическое благополучие | 14 653 222,7 | 3,267 |
| Прикладные научные исследования в области здравоохранения | 17 677 434,4 | 3,941 |
| Другие вопросы в области здравоохранения | 76 459 130,2 | 17,045 |
| Итого | 448 574 176,3 | 100,000 |
Как показывают данные таблицы 2, наибольший удельный вес в структуре расходов федерального бюджета на 2016 год по системе здравоохранения предусмотрено на стационарную медицинскую помощь – 52,56%. Также значительный удельный вес занимают расходы на амбулаторную помощь (15,49%).
В федеральном бюджете на 2017 год [12] на систему здравоохранения предусмотрены 361,04 млр.руб. (таблица 3).
Таблица 3 — Расходы федерального бюджета Российской Федерации на финансирование сферы здравоохранения по состоянию на 01.01.2017 года
| Наименование подраздела | Сумма, тыс. руб. | Удельный вес, процент |
| Стационарная медицинская помощь | 147 277 616,7 | 40,793 |
| Амбулаторная помощь | 90 521 695,2 | 25,072 |
| Медицинская помощь в дневных стационарах всех типов | 33 289,9 | 0,009 |
| Скорая медицинская помощь | 425 963,4 | 0,118 |
| Санаторно-оздоровительная помощь | 30 359 778,8 | 8,409 |
| Заготовка, переработка, хранение и обеспечение безопасности донорской крови и ее компонентов | 3 692 975,4 | 1,023 |
| Санитарно-эпидемиологическое благополучие | 13 797 519,5 | 3,822 |
| Прикладные научные исследования в области здравоохранения | 18 275 590,9 | 5,062 |
| Другие вопросы в области здравоохранения | 56 656 179,5 | 15,692 |
| Итого | 361 040 609,3 | 100,000 |
Как и в 2016 году наибольший удельный вес в структуре расходов федерального бюджета на систему здравоохранения принадлежит расходам на стационарную медицинскую помощь (40,79%) и амбулаторную помощь (25,07%).
Увеличение бюджетных ассигнований в 2016 — 2017 году связано с ростом расходов на оказание государственных услуг медицинскими организациями, не входящих в базовую программу обязательного медицинского страхования, в том числе на оплату труда медицинских работников федеральных учреждений здравоохранения, находящихся в ведении федеральных органов исполнительной власти, в соответствии с Указом Президента Российской Федерации от 7 мая 2012 г. № 597 «О мероприятиях по реализации государственной социальной политики». В 2016 году – на 10,7 млрд. рублей; в 2017 году – 16,1 млрд. рублей.
Кроме того, повышение расходов в 2017 году связано с увеличением расходов на повышение качества и доступности для населения медицинской помощи за счет строительства новых и окончания строительства ранее начатых объектов здравоохранения, а также создание инновационного медицинского кластера в рамках реализации мероприятий ФЦП «Юг России (2014 – 2020 годы)» в сумме 7,0 млрд. рублей.
Основным источником финансирования расходов на здравоохранение является бюджет Федерального фонда обязательного медицинского страхования (ФОМС), который планирует потратить 1,69 трлн. руб. по сравнению с 1,68 трлн. руб. в 2016 г. [13].
Существует еще один источник финансирования сферы здравоохранения — региональный бюджет. Как следует из областного закона Архангельской области «Об областном бюджете на 2016 год» (в ред. от 22.12.2016) [17] и областного закона Архангельской области «Об областном бюджете на 2017 год и на плановый период 2018 и 2019 годов» [18] расходы регионального бюджета Архангельской области на здравоохранение в 2016 году были запланированы в объеме 12 070,3 млн. руб., в том числе наибольшие расходы предусмотрены были на стационарную медицинскую помощь (18,89%) и другие вопросы в области здравоохранения (71,20%).
На 2017 год расходы регионального бюджета в систему здравоохранения запланированы на 84,1 млн. руб. меньше, чем на 2016 год, относительное снижение составило 0,7 процента. Следует отметить значительный прирост по такому направлению как скорая медицинская помощь, прирост составил 321,7 процента к уровню 2016 года.
Таблица 4 – Анализ динамики средств бюджета Архангельской области на финансирование системы здравоохранения в 2016-2017 годах
| Подраздел | 2016 год | 2017 год | Отклонение | |||
| тыс. руб. | процент | тыс. руб. | процент | тыс. руб. | процент | |
| Стационарная медицинская помощь | 2 280 199,1 | 18,89 | 1 722 919,0 | 14,37 | -557 280,10 | 75,562 |
| Амбулаторная помощь | 854 900,3 | 7,08 | 1 084 967,1 | 9,05 | 230 066,80 | 126,91 |
| Медицинская помощь в дневных стационарах всех типов | 0,00 | 0,00 | 21 918,8 | 0,18 | 21 918,80 | 0 |
| Скорая медицинская помощь | 71 013,9 | 0,59 | 299 468,5 | 2,50 | 228 454,60 | 421,70 |
| Санаторно-оздоровительная помощь | 148 228,9 | 1,23 | 175 040,9 | 1,46 | 26 812,00 | 118,09 |
| Заготовка, переработка, хранение и обеспечение безопасности донорской крови и ее компонентов | 122 130,2 | 1,01 | 119 539,9 | 1,00 | -2 590,30 | 97,88 |
| Другие вопросы в области здравоохранения | 8 593 907,7 | 71,20 | 8 562 465,7 | 71,44 | -31 442,00 | 99,63 |
| Итого | 12 070 380,1 | 100,00 | 11 986 319,9 | 100,00 | -84 060,20 | 99,30 |
Что касается расходов территориального фонда обязательного медицинского страхования Архангельской области на здравоохранение, то в 2017 году запланированы расходы на общую сумму 18 053 967,7 тыс. руб. [20], что на 517 180,00 тыс. руб. превышает данный показатель 2016 года [19].
Россия в настоящее время находится на 70-м месте в мире по финансированию здравоохранения и на 130-м месте по его эффективности. Это говорит о том, что до настоящего момента России не удалось достичь минимального уровня финансирования здравоохранения, установленного ВОЗ, а имеющийся объем бюджетных средств, направленных на поддержание и развитие системы здравоохранения, используется неэффективно.
Исходя из проведенного анализа состояния системы здравоохранения России, можно утверждать, что существуют структурные проблемы в данной области.
Отсутствие в 2014-2015 гг. роста расходов на здравоохранение уже привело к снижению доступности и качества медицинской помощи, общего коэффициента смертности (ОКС). Сохранение данной политики государства в области финансирования здравоохранения с учетом имеющихся негативных тенденций (сокращение бюджетного финансирования, сокращение высококвалифицированных кадров в рамках реформы здравоохранения, увеличение инфляции, девальвация рубля, санкции, напряженная геополитическая обстановка) приведет к снижению ОКС. А как следствие, снижение уровня ОКС окажет негативное влияние на социально-экономическую обстановку в стране.
или напишите нам прямо сейчас:
⚠️ Пожалуйста, пишите в MAX или заполните форму выше.
В России Telegram и WhatsApp блокируют - сообщения могут не дойти.
